Cara Bersedia untuk Pembedahan Scoliosis
Pembedahan Scoliosis Tip # 1: Bercakap dengan Pakar Bedah
Dokter bedah tulang belakang, termasuk kakitangannya, akan membimbing pesakit melalui proses penyediaan pembedahan scoliosis. Sebagai contoh, pesakit akan dikehendaki mendapatkan 'pelepasan perubatan' dari doktor penjagaan utama atau pakar pediatrik mereka. Ini diperlukan oleh hospital untuk mengakui pesakit untuk pembedahan.
- Kebanyakan pesakit dibenarkan menjalankan "toleransi." Pengkondisian pra-operasi akan membantu mempercepat pemulihan pasca operasi.
- Pesakit yang merokok mesti berhenti kerana merokok mengganggu gabungan dan meningkatkan risiko yang berkaitan dengan anestesia.
- Pesakit diminta untuk menderma darah mereka sendiri (autologous) atau mempunyai anggota keluarga yang mendermakan bagi pihak mereka (donor-designated) dalam banyak kes. Persoalan berapa banyak unit yang perlu didermakan boleh dijawab oleh pakar bedah anda. Untuk tahap tertentu, keputusan itu terpulang kepada pesakit / keluarga dan berapa jumlah insurans yang anda ingin meminimumkan keperluan pemindahan darah dari bank darah.

Ujian pra-operasi penting ialah elektrokardiogram untuk membantu menentukan kesihatan jantung anda. Sumber Photo: 123RF.com.
Pembedahan Scoliosis Tip # 2: Memahami Pengujian yang Anda Perlu Sebelum Pembedahan
Pakar bedah tulang belakang anda akan menentukan ujian yang diperlukan. Berikut adalah beberapa ujian biasa yang dipesan sebelum pembedahan scoliosis. Pastikan anda memahami apa ujian yang akan anda ada dan mengapa ia sedang dilakukan.
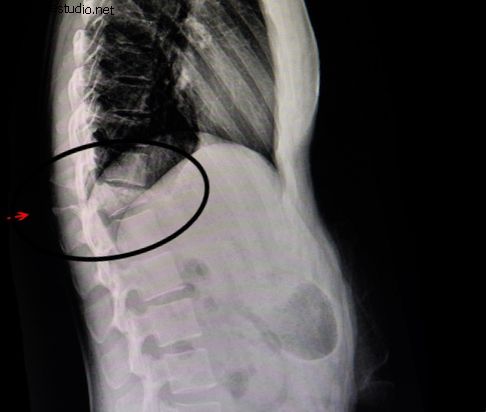
X-ray: PA (depan-belakang, depan belakang), sisi (sisi), lenturan x-ray hampir selalu diperlukan. Sesetengah pesakit dengan kyphosis akan memerlukan pandangan hyperextension (contohnya, dilanjutkan ke belakang).
MRI: Kebanyakan pesakit dewasa memerlukan MRI supaya pakar bedah dapat memvisualisasikan cakera lumbar (belakang). Pesakit dengan skoliosis kongenital, di bawah umur 10 tahun, corak lengkung yang luar biasa, kelengkungan yang semakin memburuk, sakit belakang yang teruk, neurofibromatosis (tumor saraf), atau tumor lain yang dihantar untuk MRI.
Myelogram dan Scan CAT: Ujian ini memberitahu pakar bedah banyak tentang saraf pesakit, saraf tunjang dan tulang menggunakan pewarna untuk menggariskan struktur saraf.
Renal Sonogram: Pesakit dengan skoliosis kongenital mempunyai sehingga 25-30% kejadian abnormaliti buah pinggang atau urologi. Adalah penting untuk memeriksa fungsi buah pinggang sebelum pembedahan.
Echocardiogram: Ujian ini menggunakan ultrasound untuk memeriksa jantung. Ia diperlukan pada pesakit dengan skoliosis kongenital (sehingga 10% daripada pesakit ini mempunyai keabnormalan jantung kongenital), mereka yang mempunyai sindrom Marfan (penyakit jaringan ikat), dan pesakit dengan sejarah penyakit jantung.
Ujian lain: Sesetengah pesakit akan memerlukan penilaian oftalmologi. Khususnya, pesakit dengan sindrom Marfan memerlukan pemeriksaan lampu celah untuk memeriksa bahagian dalam mata di mana kelainan lensa boleh didapati di bawah pembesaran. Ujian genetik mungkin diperlukan untuk pesakit dengan sindrom lain. Pakar penjagaan utama pesakit atau pakar pediatrik juga boleh menempah ujian.
Pembedahan Scoliosis Tip # 3: Ketahui Risiko Pembedahan
Sebahagian daripada pembedahan untuk pembedahan skoliosis adalah menyedari risiko yang terlibat dalam pembedahan. Topik ini dilindungi untuk tidak menakutkan, tetapi untuk memberikan beberapa maklumat mengenai potensi risiko pembedahan. Perlu diingat, kebanyakan pesakit yang menjalani pembedahan berbuat demikian tanpa komplikasi yang serius.
Beberapa masalah yang berpotensi digariskan di bawah.
Risiko neurologi: Risiko kecederaan kepada saraf tunjang atau saraf sangat kecil; kurang daripada 0.5% dalam kebanyakan kes. Risiko ini dikurangkan dengan menggunakan pemantauan tali tulang belakang semasa pembedahan. Pakar secara berterusan memerhatikan isyarat elektrik di dalam saraf tunjang dan saraf semasa pembedahan dan melaporkan perubahan kepada pakar bedah. Pemantauan tali tulang belakang juga membolehkan pakar bedah untuk menilai berapa banyak pembetulan kelengkungan selamat. Kedua-dua deria dan motor (pergerakan) saluran kord rahim dipantau supaya gambar lengkap tersedia kepada pakar bedah hampir serta-merta.
Pendarahan: Pendarahan berlaku semasa pembedahan utama. Walau bagaimanapun, pendarahan disimpan dengan minimum oleh teknik pembedahan yang teliti dan anestesia hipotensia (teknik anestesia tekanan darah rendah). Tekanan darah diturunkan tetapi disimpan dalam julat selamat untuk pesakit. Penjimat sel digunakan untuk mengumpul darah dalam medan pembedahan, menapis dan mencucinya, dan kemudian segera memulangkannya kepada pesakit. Jika pesakit menderma darah sebelum pembedahan, mereka tidak mungkin menerima pemindahan darah dari bank darah komuniti dalam kebanyakan kes.
Jangkitan : Risiko jangkitan luka adalah rendah. Antibiotik diberikan sebelum, semasa dan selepas pembedahan untuk mengurangkan risiko ini. Sekiranya jangkitan tidak berkembang, ia mungkin memerlukan prosedur pembedahan untuk membersihkan luka diikuti dengan tempoh antibiotik yang diberikan secara intravena dan / atau secara lisan.
Masalah Instrumentasi: Risiko implan menjadi longgar atau pecah adalah rendah. Jika masalah sedemikian berlaku, prosedur yang agak kecil boleh dilakukan untuk menyemak semula instrumentasi.
Clots Darah: Gumpalan darah tidak lazim selepas pembedahan tulang belakang. Kebimbangan mengenai pembekuan darah adalah potensi mereka untuk melepaskan dan bergerak ke paru-paru yang menghalang oksigenasi biasa aliran darah. Stoking khas (stoking TED, Thrombo-Embolic Deterrent) dan pembungkusan mampatan dipakai oleh pesakit di hospital untuk mengurangkan risiko. Menggerakkan pesakit keluar dari tempat tidur dan mengendalikan kaki mereka ketika di tempat tidur dan keluar juga menurunkan risiko ini.
Komplikasi anestesia: Ahli anestesiologi berbicara kepada pesakit tentang risiko peribadi mereka pada hari pembedahan. Sekiranya pesakit mempunyai keadaan perubatan yang ketara, mereka akan bertemu dengan pakar anestesi sebelum tarikh pembedahan.